Hoofd- en Halsparagangliomen zijn zoals de omschrijving al zegt paragangliomen in het hoofd- en halsgebied. Glomustumoren en chemodectomen zijn termen die in het verleden zijn gebruikt.
Inleiding
Hoofd- en Halsparagangliomen kunnen zich zowel links als rechts in het hoofd ontwikkelen. Iemand kan ook meerdere tumoren in dit gebied krijgen. De kans daarop is groter als er een genetische mutatie aanwezig is.
De Zwitser Albrecht von Haller, die in Leiden is gepromoveerd, ontdekt in de 18de eeuw de glomus caroticum tumor.
In 1880 is er voor de eerste keer iemand met, wat toen een glomustumor of chemodectoom heette, geopereerd. Die operatie liep voor de patiënt niet goed af.
De eerste echte wetenschappelijke publicatie stamt uit 1892 en in 1933 is er voor het eerst een familie met tumoren beschreven.
Soorten Hoofd- en Halsparagangliomen
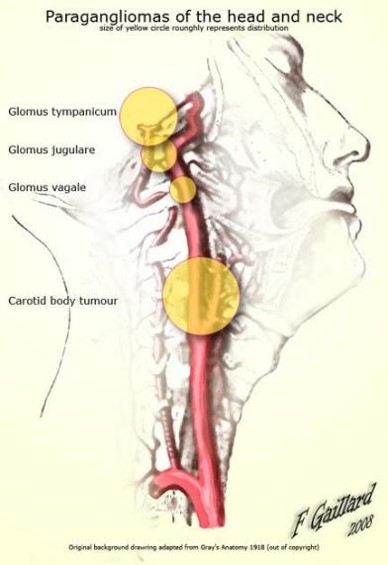
In het verleden werd er onderscheid gemaakt tussen vier locaties, steeds meer worden er twee samengevoegd omdat ze dicht bij elkaar liggen. Als de tumor te groot zien de artsen dat onderscheid niet meer.
De tumorlocaties zijn:
- de Glomus Caroticum tumor
- een Glomus Vagale tumor
- de Glomus Jugulotympanicum tumor (samentrekking van de glomus jugulare tumor en de glomus tympanicum tumor)
Klachten
Er zijn patiënten zonder klachten en patiënten met klachten. De klachten verschillen per locatie dus die worden op de tumorlocatie pagina’s aangegeven.
Hormoonproductie
Als hoofd- en halsparagangliomen te veel hormonen produceren dan is dat bijna altijd dopamine. Toch wordt er standaard ook gekeken naar de hoeveelheid adrenaline en noradrenaline, zijn die verhoogd dan kan dat duiden op de aanwezigheid van een feochromocytoom.
Diagnose
De diagnose van hoofd- en halsparagangliomen stellen de artsen via een MRI- en/of CT-scan.
Behandeling
Voor het tot een behandeling komt bespreekt de hoofdbehandelaar iedere patiënt in het multidisciplinair overleg (MDO). In dat overleg komen alle specialisten samen die bij hoofd- en halsparagangliomen betrokken zijn. Denk aan de KNO arts, de endocrinoloog, de radioloog en de radiotherapeut. Het resultaat van dit overleg maakt deel uit van het gesprek van de specialist met de patiënt.
Omdat er in dit hoofd- en halsgebied ook veel zenuwen lopen is er bij een operatie altijd een risico op complicaties. De enige echt effectieve behandeling is operatief verwijderen maar een patiënt zit niet te wachten op complicaties.
Dit is de reden dat er per patiënt en tumor gekeken wordt naar de beste optie op dat moment. Omdat deze tumoren meestal langzaam of zelfs niet groeien zijn er vier opties die de specialist met de patiënt bespreekt.
- “Wait and scan” of afwachten en na een afgesproken periode
- Debulking of terwijl het met minder risico’s verkleinen van de tumor
- Operatief verwijderen van de tumor
- Bestraling waarbij er ook meerdere opties zijn
Bespreekt uw behandelaar niet alle opties uit zichzelf met u, dan mag u daar altijd zelf over beginnen.
Omdat patiënten met een erfelijke aanleg meerdere tumoren kunnen krijgen speelt dit bij de overwegingen ook een rol. Meer specifieke informatie vindt u op de pagina’s per tumorlocatie.
Controles
Of er nu een behandeling volgt of dat er afgewacht wordt, er zullen altijd controles plaatsvinden. In het begin zal dit zeker een keer per jaar zijn. Die controles bestaan dan uit een MRI-scan, het controleren van de hormoonwaardes en een gesprek met de KNO-arts.
Als er een erfelijke mutatie is ontdekt zal dit levenslang zijn, bij een sporadische tumor zal dit eerder afgebouwd worden. Krijgt een patiënt nieuwe klachten die met de tumor te maken hebben dan blijft het lijntje met het ziekenhuis kort. Een nieuwe afspraak is via de polikliniek dan snel gemaakt.
Hoe vaak komen ze voor
Er zijn verschillen tussen de verschillende locaties. In Nederland komt de Glomus Caroticum tumor het meeste voor, ongeveer 57%. Daarna komen de Glomus Jugulotympanicum tumoren, zo’n 30% en tot slot de Glomus Vagale tumoren met zo’13%.
Erfelijk of niet
In Nederland komt ongeveer een derde van de Hoofd- en Halsparagangliomen voort uit een genetische mutatie.
Kwaadaardig of niet
De meeste Hoofd- en Halsparagangliomen blijven “goedaardig” en er is dan dus geen sprake van kanker. Wel zijn er verschillen tussen de kans op kwaadaardigheid als we kijken naar de verschillende erfelijke genetische mutaties. Over de hele groep genomen ontaardt ongeveer 3% tot 5% van de tumoren in kanker. Lees meer…
Richtlijn
Er is sinds april 2019 een landelijke Richtlijn Hoofd- en Halsparagangliomen, deze is opgenomen in de richtlijnendatabase. De NVPG is bij het opstellen van deze richtlijn betrokken geweest.
U kunt de hele richtlijn lezen of kiezen voor alleen de patiëntensamenvatting.
Ons advies
Ons advies is om u bij paragangliomen (op alle locaties in het lichaam) altijd te laten behandelen in een expertisecentrum.
